乳头溢液
概述:乳头溢液(nipple discharge)是乳腺疾病的常见症状,可分为生理性溢液及病理性溢液。生理性溢液是指妊娠和哺乳期的泌乳现象,口服避孕药或镇静药引起的双侧乳头溢液及
绝经后妇女单侧或双侧少量溢液等。病理性溢液是指非生理情况下,与妊娠、哺乳无关的一侧或双侧来自一个或多个导管的自然溢液,间断性、持续性从数月到数年者。乳头溢液主要是指病理性溢液。
 流行病学
流行病学
流行病学:乳头溢液在乳腺疾病的发生率仅次于乳腺肿块和乳腺疼痛。据文献报道以乳头溢液为首要症状者占乳腺疾病的3%~13.7%。Leis等报告手术治疗的8703例乳腺疾病,其中7.4%病人有乳头溢液。
 病因
病因
病因:乳头溢液有真性溢液及假性溢液两种。真性溢液是指非妊娠、非哺乳期乳头自然溢液,假性溢液是指乳头浅表糜烂或乳瘘的渗液。真性乳头溢液的病因可因血友病、紫癜病、内分泌失调、导管本身病变及乳腺内病变引起。如导管内乳头状瘤、
乳腺囊性增生病、
乳腺导管扩张症、乳腺导管炎、乳腺导管内癌等所引起,且占全部乳头溢液80%以上。
乳头溢液常为单侧性,亦可两侧同时发生。溢液的乳管可为单管,也可多管溢液。单侧性单管乳头溢液,常见于导管内乳头状瘤,单侧性多管溢液常见于
乳腺导管扩张症、
乳腺囊性增生病;双侧性多管溢液多见于内分泌紊乱、药物反应、
闭经-溢乳综合征或某些乳腺良性疾病。
 发病机制
发病机制
发病机制:乳头溢液是不同性质的异常分泌液体由乳腺导管排出。其病变均发生在或累及乳腺管,系真性乳头溢液。造成乳头溢液的基本病理变化为乳腺的大导管系统受到不同病变的侵犯,而产生炎症、糜烂、出血等现象,或者恶性肿瘤侵犯大导管而产生上述的病理改变。
1.临床分型 根据发病机制,真性乳头溢液分为2型:
(1)乳腺导管内型:包括原发于乳腺导管上皮的新生物、导管乳头状瘤、导管扩张症、囊性增生性疾病等。
(2)乳腺导管外型:包括乳腺的化脓性炎症、结核、肿瘤等导管以外的病变,累及或侵犯导管而使分泌物由乳头溢出。产生乳头溢液的导管系统原发疾患的发病率继发损害为多,这是因为临床上导管外型的疾患能引起乳头溢液的较导管内型多的缘故。而导管内型病变多为良性,导管外型病变能引起乳头溢液,恶性良性之比基本相等。
2.乳头溢液性质 乳头溢液溢出的部位和性状,对推断疾病的性质具有重要临床意义。根据乳头溢液的肉眼观察可分为以下7种类型。
(1)乳样液:溢液颜色似去脂乳汁。常见于
闭经-溢乳综合征(
乳溢症)、垂体前叶功能亢进综合征,或口服避孕药后。因垂体被抑制泌乳素释放过多所致,部分乳腺增生症病人也可出现,此时常为两侧多管溢液,自动性流出。
(2)粉刺样溢液:多由
乳腺导管扩张症引起,病人多有先天性
乳头凹陷,乳头有脂质粉刺样带有臭味的分泌物溢出。此种溢液黏稠,多种颜色混杂,自动外溢。通常也是双侧多管,患者常伴有灼热、肿胀、瘙痒,还可见于更年期或中青年妇女性腺功能低下者。
(3)水样液:溢液稀薄如水样,多由导管内乳头状瘤、
乳腺囊性增生病及乳腺癌等疾病引起。近来有人认为水样溢液大约50%可能为癌。
(4)脓性液:溢液似脓汁,常见于产后急性乳腺炎、乳腺脓肿。
(6)血性液或浆液血性液:血性液呈红色、浆液血性呈粉红色。血性溢液以导管内乳头状瘤较为多见,若50岁以上病人单侧乳头血性溢液,常提示可能为导管内乳头状癌,应高度重视(图1)。浆液血性既可由导管内乳头状瘤、乳腺囊性增生引起,也可由导管内乳头状癌所引起。
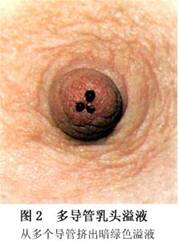
(7)淡绿色溢液:分泌物为浅色较淡的绿色液体,较少见。常见于乳腺囊性增生症(图2)。
 临床表现
临床表现
临床表现:
1.
乳腺导管扩张症 乳腺导管扩张症又称“
浆细胞性乳腺炎”,常因
乳头内陷或乳腺上皮细胞脱落,以及大量含脂质的分泌物淤积阻塞导管,以致分泌物排泄不畅,管内压力不断增高而引起导管扩张。其临床特点为:①好发于40~60岁非哺乳期或
绝经期妇女,多有哺乳障碍史,病因以一侧常见。②乳头溢液为早期首发症状,常为多个导管溢液,呈棕黄色或灰白色稠厚物。③常触及乳晕区肿块,直径多小于3cm以内,边缘规整。早期常与皮肤粘连。同侧腋窝淋巴结不肿大。④选择性乳腺导管造影显示扩张导管的部位、范围和程度。⑤乳头溢液及肿物针吸细胞学检查可见大量导管上皮、泡沫细胞、浆细胞、淋巴细胞、细胞残核及坏死物。
2.导管内乳头状瘤 多见于40~50岁的中年人。瘤体多位于乳晕下方较大的输乳管内。可单发亦可同时累及数支大导管。肿瘤为多数细小分支的乳头状新生物构成,外型似小杨梅,有蒂且与受累的扩张导管壁相连。其主要临床表现:①乳头间歇性自然排出陈旧性血水,少数为棕黄色或黄色浆液。②约1/3病人在乳晕区可扪及肿块,呈圆形、质软、光滑、活动,直径小于1cm。③选择性乳腺导管造影显示1~2级导管内有沙粒大小的圆形或椭圆形充盈缺损,近端导管扩张,管腔无完全中断。④溢液细胞学和肿物针吸细胞学检查可见肿瘤细胞。
3.
乳腺囊性增生病 本病较为常见,据文献报道其发病率约为育龄期妇女的50%左右。因有部分病例可发展为癌,故有人称为癌前病变。病变主要累及小导管及腺胞,也可累及大中导管。其临床特点是:①与月经周期有关的乳腺疼痛,有时乳腺有隐痛、刺痛。②两乳内可扪及单一或多个囊性肿块或区段性颗粒结节。③少数有乳头溢液,呈浆液性、浆液血性、血性。④钼靶X线摄影,显示乳内有棉花状或毛玻璃状,边界模糊不清的密度增高影。若有囊肿形成时可见圆形、透亮阴影。⑤近红外线乳腺扫描,显示点状、片状灰影,血管增粗、增多。⑥B超显示增生部位不均匀低回声区及无回声囊肿。
4.导管内乳头状癌 多见于老年多产妇女,是乳腺癌的一种特殊类型,平均发病年龄为56岁。其临床特点:①发病缓慢,病史长,一般病程5年以上;②乳晕区肿块质硬,常与皮肤粘连;③约1/4病人有血性乳头溢液,常为单管溢液;④选择性乳腺导管造影检查,显示近端导管扩张,管壁有凹凸不平的充盈缺损,管壁梗阻完全中断;⑤溢液细胞学检查可见癌细胞;⑥近红外线乳腺扫描检查,可见肿块灰影及异常血管。
 并发症
并发症
 实验室检查
实验室检查
实验室检查:
1.溢液细胞学检查 溢液细胞学检查简单、方便,能早期发现乳腺癌,为病人容易接受的诊断方法。有的学者提出所有乳头溢液均应常规进行细胞学检查。
2.肿块针吸细胞学检查 乳头溢液伴有乳内肿块者,针吸细胞学检查对乳腺癌的诊断正确率可达96%,对乳头溢液的良性疾病的正确诊断率则较低,常需和临床所见及其他辅助检查结合起来综合考虑。
3.活体组织检查 是确诊乳头溢液病因的最可靠方法,尤其对早期微小瘤灶,影像学、细胞学诊断为阴性而临床又可疑时,需进一步确诊的可靠方法。若能在影像学定位基础上行穿刺活检,则确诊率尚可提高。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.近红外线乳腺扫描 此法对乳晕区导管疾病所引起的溢液的阳性诊断率可达80%~90%。方法简便,无创伤性,又可反复检查。有学者报告采用近红外线乳腺扫描时,辅以溢液乳管内注入2%美兰行导管造影,可显示溢液与导管之间的病变关系,可提高乳晕区导管疾病的病因诊断率。
2.B超检查 此法对良性乳腺疾病的病因诊断符合率可达80%~90%,超声检查可见到扩大的乳管、极小的囊肿,有时可见到管内乳头状瘤或充盈缺损情况,对乳腺恶性疾病的诊断符合率可达71%~90%。有人报告普遍B超与彩色多普勒超声检查联合应用,可大大提高乳腺疾病的诊断符合率。此法对病人无损伤、无痛苦,简便易行,具有分辨率高等优点。
3选择性乳腺导管造影 对乳头溢液良恶性乳腺疾病均有较大的诊断价值,尤其对有乳头溢液而体检无肿块及其他特征,或其他检查均为阴性者。选择性乳腺导管造影能在术前明确溢液的部位、性质和程度。导管内乳头状瘤多位于主导管及2、3级分支导管,其造影特征为单发或多发的局限性圆形或椭圆形充盈缺损,远端导管扩张,少见导管梗阻。若主导管梗阻可见梗阻处呈弧形杯口状肿块影,管壁光滑、完整、无浸润现象。乳腺囊性增生病造影,显示终末导管、腺胞呈较均匀的小囊状或串珠状扩张,或表现乳管及其分支变细、呈线状,细小分支减少,管壁光滑,管腔通畅。乳腺导管扩张症表现为乳晕下大导管显著扩张、迂曲,严重者呈囊状。乳腺癌造影表现为导管梗阻、管壁不规则浸润、僵硬、狭窄及截断等现象。
 诊断
诊断
诊断:
1.病因诊断 对乳头溢液病人进行病因诊断时,除详细了解病史及体格检查外,还需仔细观察溢液类型及是单管溢液还是多管溢液,此外还应进行有关辅助检查,以帮助诊断。
2.溢液量的评估 除妊娠期、哺乳期乳汁正常分泌外,其他乳头溢液都属病理性溢液。溢液量的评估可分为5个等级。
+++:不用挤压,自然流出。
++:轻压时,丝状喷出。
+:强压时流出2~3滴。
±:强压时勉强可见。
-:压迫亦不见溢液。
治疗后评估乳头溢液量,亦可作为治疗效果的评价参考。
 鉴别诊断
鉴别诊断
鉴别诊断:乳头溢液是许多乳腺疾病的共有症状,在临床上要做到鉴别诊断,必须详细询问病史,进行体格检查及各种辅助检查,仔细观察溢液性质,进行综合对比分析,才能对常见溢液疾病进行诊断及鉴别诊断。
具有乳头溢液的主要疾病有
乳腺导管扩张症、乳腺囊性增生症、乳腺导管内乳头状瘤和导管内乳头状癌,其鉴别要点如下。
1.
乳腺导管扩张症与导管内乳头状瘤的鉴别 后者只累及1支导管,指压乳晕区附近结节或病变导管,可见血性分泌物溢出。选择性乳腺导管造影,显示单发或多发砂粒大小的圆形或椭圆形充盈缺损,近端导管扩张。
乳腺导管扩张症常累及多支导管,溢液多为棕黄色或灰白色黏稠物。选择性乳腺导管造影,乳晕下大导管显著扩张、迂曲或呈囊性变。
2.
乳腺导管扩张症脓肿期与急性乳腺炎鉴别 后者多见于产后哺乳期,未满月的初产妇女,病变范围较广泛,不仅限于乳晕区,乳头有脓性溢液改变。
3.
乳腺导管扩张症与导管内乳头状癌的鉴别 后者多见于中老年妇女,起病缓慢,乳头常有血性溢液。乳内外上或内上象限可触及无痛性肿块,随病情发展,肿块可与皮肤粘连,融成团块。钼靶X线摄影可见肿块阴影及钙化影,导管造影可见导管阻塞中断,管腔充盈缺损,管壁破坏。近红外线乳腺扫描见肿块灰影及异常血管。溢液及肿块针吸细胞学检查,可找到癌细胞。
乳腺导管扩张症则以中年人多见,溢液为浅黄色或灰白色黏稠物,肿块常常位于乳晕区,早期可有触痛,腋淋巴结早期不肿大。若肿大,质软,可随着炎症消退而消失。导管造影见扩张的导管,管壁光滑。近红外线乳腺扫描,可见浅灰影,血管相正常。溢液及肿物针吸细胞学检查,可找到导管上皮、泡沫细胞、浆细胞、淋巴细胞等。
4.
乳腺导管扩张症与
乳腺囊性增生病的鉴别 后者乳头溢液为水样或淡黄色,乳痛与月经周期有关,经前加重,经后减轻或消失。两侧乳内可触及散在的多个大小不一的结节,伴触痛。
5.乳腺导管内乳头状瘤与导管内乳头状癌鉴别 两病在临床上不易鉴别,尤其是管内乳头状癌的早期阶段,更不易识别。后者病程较长,发展缓慢,年龄大于50岁。乳内肿块直径较大,可达5~8cm,质硬。溢液细胞学检查,可找到癌细胞。溢液癌胚抗原(CEA)检测阳性者,常诊断为癌。若仅乳头溢液而无肿块者,则癌的可能性要小一些。选择性乳管造影两者有明显不同。必要时在病变组织处,切取活检最后确诊。
 治疗
治疗
治疗:乳头溢液性疾病种类较多,各种疾病的临床表现又比较复杂,不同的疾病又有共同的临床症状,且无特异性。各种辅助检查又各有其局限性。因此,乳头溢液性疾病的诊断及鉴别诊断就有一定的困难,以致在疾病的处理上缺乏正确诊断的基础。
1假性溢液 有的学者认为,处理乳头溢液时,应首先区别真假溢液。假性溢液可行相应的局部治疗。
2.真性溢液的处理 根据溢液的性质、细胞学检查、乳腺导管造影检查所见,判断其溢液是否为肿瘤所致。
(1)非肿瘤性溢液的治疗:常为乳腺导管扩张症、乳腺囊性增生等引起。前者可行药物治疗或手术治疗,后者可行中药治疗、药物治疗或手术治疗。
(2)肿瘤性溢液的治疗:则常为导管内乳头状瘤或导管内乳头状癌所引起。前者行局部区段切除,后者应行乳腺癌根治术。
 预后
预后
预后:目前没有相关内容描述。
 预防
预防
预防:
1.在医生指导下服用避孕药、镇静药。防止因药物使用不当而引起乳头溢液。
2.发生非生理性、妊娠、哺乳以外的乳头溢液现象应及时到医院进一步检查,明确诊断、治疗。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防